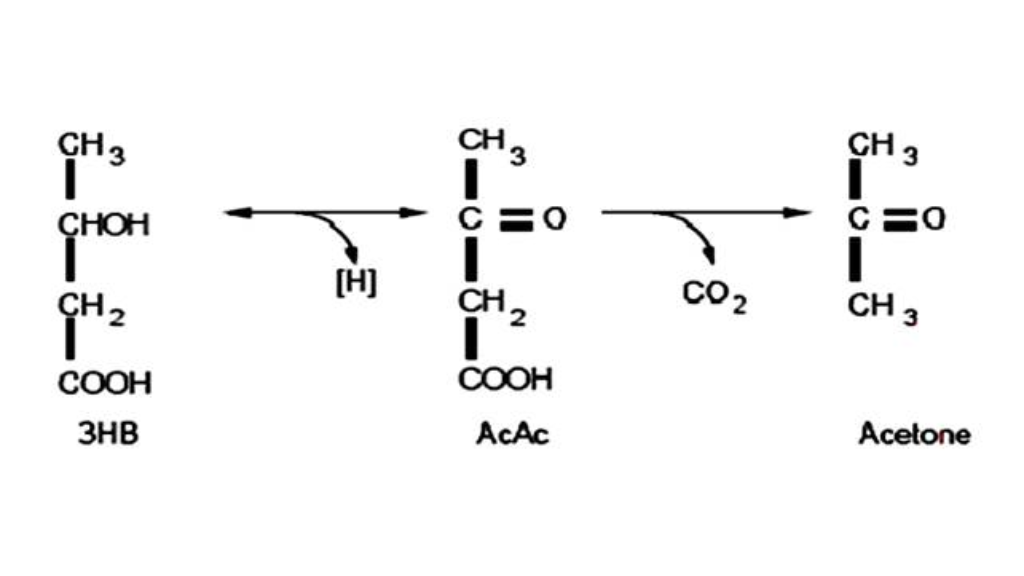
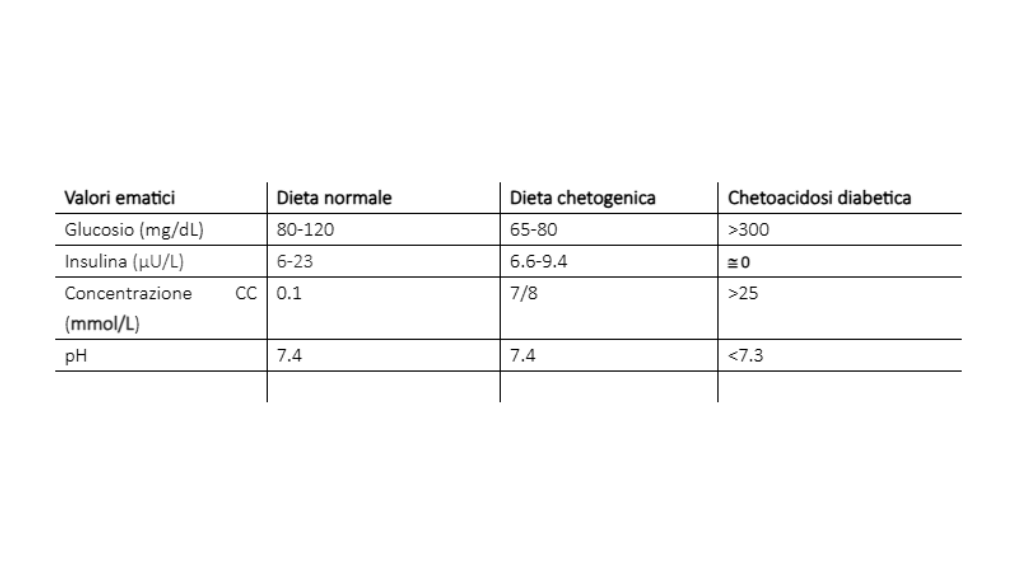
Con il termine dieta chetogenica si definisce un regime alimentare basato su una drastica riduzione dell'assunzione di carboidrati, associata o meno con un relativo aumento della quota di proteine e grassi (24). Lo stato metabolico delle diete chetogeniche è riconducibile, per molti versi al digiuno; anche nel digiuno infatti si instaura quello stato metabolico particolare conosciuto sotto il nome di chetosi. I primi studi scientifici approfonditi su questa condizione metabolica furono quelli condotti dal gruppo di Cahill negli anni '60 partendo appunto dalla condizione di "fasted" o "a digiuno" (9, 22). Quella del digiuno è infatti una pratica, o meglio una tecnica, usata da millenni per raggiungere particolari stati di benessere spirituali durante rituali o pratiche religiose. Anche nell’antico Testamento come nel Corano e nel Mahabharata si fa cenno a questa pratica ascetica.
Possiamo trovare un riferimento al digiuno ad esempio in Matteo (17:14-21) dove, nell'episodio dell’ epilettico guarito, si dice: "Questa razza di demòni non si scaccia se non con la preghiera e il digiuno"; e non a caso si parla di digiuno a proposito di epilessia in quanto è noto fin dagli anni 20 del secolo scorso come la chetosi ( e quindi il digiuno) sia in grado di migliorare alcuni tipi di epilessia (29). Ovviamente uno dei problemi del digiuno è il progressivo depauperamento delle riserve proteiche dell’organismo. Le diete chetogeniche moderne invece cercano di indurre uno stato di chetosi fornendo però un apporto proteico adeguato in modo da mantenere la massa magra, sono state spesso chiamate infatti anche digiuno modificato "modified fasting diet" (5) o diete a bassi carboidrati ed a risparmio proteico "low carbohydrate protein sparing modified diet" (3).